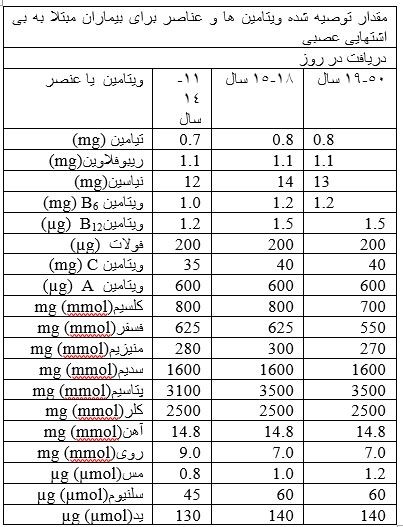
بی اشتهایی عصبی نوعی اختلال در غذا خوردن است که امتناع از ثابت نگه داشتن وزن طبیعی ، ترس از افزایش وزن ، تجسم نادرست از وضعیت فیزیکی بدن ، تمایلات روانی نامعقول به لاغری و کاهش وزن را به همراه دارد(1و2و3) . بی اشتهایی اغلب درسنین بلوغ شروع شده و شیوع آن در دختران جوان بیشتر است (4). این بیماری در زنان دارای شیوع 10 برابری نسبت به مردان است(5). شیوع 0.3 – 1 % در زنان و 0.1 % در مردان دارد ؛ علاوه براین شیوع آن در کشورهای توصعه یافته بیشتر است. آنورکسیا شیوع بالایی در طبقات برتر اقتصادی جامعه دارد و در کشورهای در حال توصعه کمتر است(6). 90 % افراد مبتلا به بی اشتهایی عصبی زن هستند(7). آنورکسیا بر روی هر مرد و زنی و در هرسنی و دورانی با هر وضعیت اجتماعی اقتصادی تاثیر گذار است (8). شیوع بالای سندرم های چندگانه و افزایش میزان مرگ و میر بالا به علت سوء تغذیه شدید در این بیمارن به چشم می خورد (9). میانگین طول مدت این بیماری 1.7 سال است که بر خلاف افکار مردم این بیماری یک بیماری مزمن است (6).شیوع این بیماری از قرن 16-17 میلادی آغاز شده و در قرن 19 به عنوان یک بیماری شناخته شده است (10). 20-5 % افراد مبتلا به آنورکسیا می میرند (11). تغییرات زیادی در بدن افراد مبتلا به این بیماری رخ می دهد از قبیل تغییر در سیستم قلبی عروقی، آب و الکترولیت ، استخوان ها ، هورمون ها ، سیستم متابولیکی بدن ، خون ، سیستم عصبی ، دستگاه گوارش، کلیه ها ، پوست و همچنین کمبود ریز مغذی ها (12). مراقبت از افرادی که اختلالات ذهنی دارند بسیار مشکل و برای خانواده استرس زا است و باعث کاهش بازده کاری بیمار و خانواده اش می شود(13).
ارزیابی:
یک ارزیابی اصولی باید آخرین تغییرات رژیم فرد ، میزان وزن از دست رفته، مصرف الکل،استفراغ،مصرف بیش از حد ملین ها، عملکرد دستگاه گوارش، مقدار آب بدن،محدودیت در غذاهای انتخابی و دیگر عوامل تاثیر گذار بر رژیم غذایی فرد تاثیر گذار مانند عفونت ،دیابت و.. را مشخص کند.35 36
|
ارزیابی 35 36
|
|
آنتروپومتری:
|
وزن معمولی،وزن فعلی،وزن خواسته،نوسانات وزن،قد،ضخامت چربی پوست، شاخص توده بدنی
|
|
بیوشیمیایی:
|
COUNT BLOOD CELL(CBC)،وضعیت ریز مغذی ها در سرم،فشار خون،اورینالایزیس،دانسیته استخوان
|
|
تاریخچه غذایی:
|
رژیم سابق،عادات غذایی، کالری مصرفی،توزیع دفعات غذایی در روز،حججم وعده ها،مصرف کافئین،دریافت مایعات،مصرف الکل،استفاده از مکمل ها
|
|
بالینی:
|
وضعیت دندان ها،پوست،ادم،رنگ چهره،تورم زبان،قدرت چشایی
|
|
تاریخچه پزشکی:
|
چرخه قاعدگی،عملکرد دستگاه گوارش،مصرف سیگار
|
درمان:
هدف نهای در درمان بیماران مبتلا به آنورکسیا بر گشت ترکیب بدن به حالت نرمال می باشد.مدیریت خوب رژیم در مانی در روند بهبود بیماران نیازمند توجه دقیق به ارزیابی تغذیه ای بیمار ،چهلر چوب های فرهنگی ،اقتصادی ، قومیتی، مذهبی،جغرافیای و تاریخچه پزشکی بیمار است.هرگونه در مان تغذیه ای در این بیماران نیازمند بستر مناسب روان درمانی می باشد.36 درمانهای شناختی رفتاری(Cognitive behavioral therapy (CBT)) و درمان از طریق خانواده(Conjoint family therapy” (CFT)& separated family therapy” (SFT)که بهترین نوع درمان در کودکان مبتلا به بی اشتهایی عصبی است از در مان های با پایه روانی در این بیماران است.37 و 38.همچنین در تحقیقات ثابت شده است که در مان از طریق یوگا و طب سوزنی نیز می تواند مفید واقع شود.39 40 اولین مر حله از ریم در مانی بازگشت حالت متابولیک بدن به حد نرمال و پیگیری آن است.مدیریت تغذیه درمانی در موارد شدید به 3 بخش اصلی تقسیم می شود.بخش اول احیاء نام دارد.سوء تغذیه شدید یک حالت اورژانسی است و نیاز مبرم به اصلاح هایپوترمی(کاهش دمای بدن)،کاهش قند خون،و اختلال الکترولیت ها دارد.در این مرحله از درمان باید آب از دست رفته جبران شودو عملکرد قلبی عروقی ثابت گردد و هرگونه عفونتو استرس در همان مراحل اولیه تشخیص و درمان شود.بخش دوم درمان ترمیم بافت های تحلیل رفته است.در ابتدا باید این نکته را مد نظر قرار داد که برگشت عملکرد بافت ها نیازمند بر گشت عملکرد سلولی به حالت طبیعی است.این مرحله از درمان نیازمند درمان کمبود های تغذیه مانند کمبود ریز مغذی ها و در شت مغذی ها است.مرحله سوم در مان انباشتگی نام دارد.هدف اصلی از این مرحله افزایش وزن و برگشت ترکیب بدن به حال نرمال است.باید توجه داشت که تلاش های بی فایده برای گرفتن وزن در مراحل اولیه درمان بسیار خطرناک است. مرحله احیا ظرف 48-24 ساعت مرحله ترمیم 21 روز و مرحله انباشتگی 3-6 ماه به طول می انجامد و مرحله نهایی زمانی است که فرد 90% وزن ایده آل خود را به دست آورده باشد.36
انرژی مورد نیاز:
در طول رژیم درمانی انرژی مورد نیاز بیمار باید به اندازه باشد که 2 امر مهم یعنی نیاز به انرژی برای برگشت بیمار به وضعیت طبیعی از نظر سوئ تغذیه و تحمل روانی و فیزیکی بیمار برای دریافت مقدار ماده غذایی پیشنهاد شده را در بر بگیرد.مقدار کالری در موارد شدید به علت کاهش توده بدون چربی بدن و عجین شدن فعالیت متابولیک بدن با سوء تغذیه کاهش می یابد.36
استوربر و همکارنش در مطالعه ای طولانی مدت (کالیفرنیا،1997) به ارزیابی وضعیت بازیابی بیماران ( 2بار درسال به مدت 5 سال ویک بار در سال به مدت 10 سال ) مبتلا به بی اشتهایی عصبی شدید پس از درمان پرداختند ؛ مشخص شد که افزایش تدریجی کالری دریافتی باعث تسریع روند بهبودی و افزایش وزن بیشتر در پایان درمان می شود.41 مقدار کالری باید به اندازه ای باشد که از کاهش وزن جلوگیری کند.برای بیمارانی که کمتر از 45 کیلو گرم وزن دارند،و فعالیت بدنی اندک دارند 1400 کیلو کالری در روز بریا آغاز رژیم درمانی مناسب است.این مقدار انرژی تا زمانی که دستگاه گوارش به حالت طبیعی برگردد کافی است.بهترین مقدار افزایش وزن 0.5 – 1 کیلو گرم در هفته است که این افزایش وزن معمولا بعد از 7-10 روز اول بعد از شروع درمان آغاز می شود.36
Herzog و همکارنش در مطالعه مورد شاهدی بر روی دو گروه 16 نفره که گروه اول 700 گرم در هفته و گروه دوم 500 گرم در هفته افزایش وزن داشتند به این نتیجه رسیدند که وزن نهایی در گروه دوم بیشتر است.42 2000 -2500 کیلو کالری در روز در اکثر افراد منجر به افزایش وزن 0.5 الی 1 کیلو گرمی در هفته می شود. البته باید در نظر داشت که سرعت وزن گیری در مراحل بعد کاهش می یابد که علت آن افزایش فعالیت فیزیکی و پاسخ متابولیک بدن می باشد.هدف نهایی وزن گیری رسیدن به شاخص توده بدنی 19-20 است،البته در زنان بازگشت قاعدگی نشانه خوبی برای رسیدن به وزن مطلوب است.36

اثر هورمون رشد
هیل و همکارنش در یک مطالعه ی کارآزمایی بالینی در آمریکا به بررسی اثر هورمون رشد اگزوژن در تغذیه جبرانی مبتلایان به بی اشتهایی عصبی پرداختند این مطالعه از یک گروه 15 نفره تشکیل شده بود که روزانه 0.5 میلی گرم بر کیلو گرم هورمون رشد (rhGH زیرجلدی)به مدت 28 روز داده شد در پایان مشخص شد که هورمون رشد باعث افزایش سرعت وزن گیری ، کاهش طول مدت بستری بودن می شود.43
افزایش مقدار انرژی حالت استراحت:
در مطالعه کارآزمایی بالینی کی و همکارنش به این پی بردند که بیماران مبتلا به بی اشتهایی عصبی بهبود یافته 400-200 کیلو کالری در روز انرژی بیشتری نسبت به افراد همسان اما سالم برای نگهداری وزن فعلی نیاز دارند. دلیل این افزایش نیاز به علت افزایش انرژی استراحت(REE-resting energy expenditure) است..44
کاهش مقدار تریپتوفان در رژیم :
افزایش فعالیت سرتونرژیک ناشی از افزایش فعالیت تریپتوفان در مغز نیز یکی از دلائل کاهش اشتها در آنورکسیا و همچنین آنورکسیا ناشی از سرطان است.
Fanelli Fanelli و همکارنش در یک مطالعه مروری به این نتیجه رسیدند که کاهش رژیم حاوی تریپتوفان بالا منجر به افزایش وزن گیری در بیماران سرطانی مبتلا به کاشکسی و آنورکسیا می شود.اما این بهبود موقتی است.مسیر نهایی تمامی عوامل شرکت کننده در ایجاد آنورکسیا افزایش فعالیت تریپتوفان در مغز و افزایش سروتونین حاصل از آن است.45
Kutti و همکارانش در یک مطالعه کارآزمایی بالینی به بررسی اثر روی در درمان بیماران مبتلا به بی اشتهایی عصبی پرداخت.در طول مطالعه روزانه 45-90 میلی گرم روی 2 ظرفیتی به صورت سولفات روی به بیماران داده می شد در پایان دوره 8 ماهه مکمل درمانی 90 درصد بیماران بالای 15 درصد افزایش وزن داشتند.مشخص شد که روی در مقدار وزن گیری وسرعت آن تاثیر مثبت دارد.46

تغذیه روده ای:
برای بیمارانی که مشکل در غذا خوردن از طریق دهان دارند،بهترین روش تغذیه از طریق بینی –معده است.البته این نوع تغذیه به مراتب کم اهمیت تر از تغذیه از طریق دهان است.نظارت دقیق بر تعادل الکترولیت ها ، هایپوفسفاتمی ،کمبود تیامین،تزریق ویتامین B ،C قبل از شروع تغذیه روده ای ،هیپر گلایسمی باید انجام شود.36
مشکلات در اجرا رژیم درمانی:
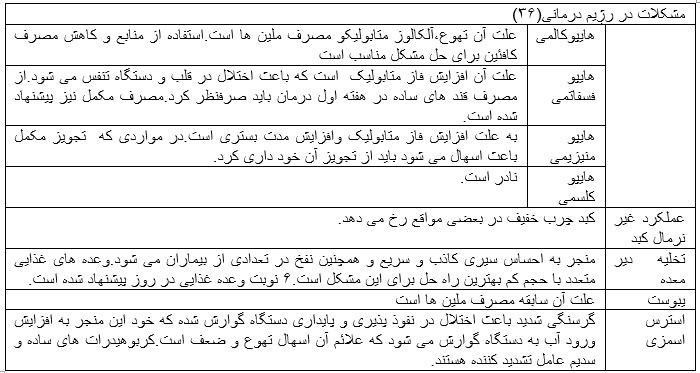
در روند اجرا رژیم درمانی ممکن است مشکلات متعددی رخ بدهد.در این مواقع با نظارت دقیق و تشخیص بموقع مشکل به وجود آمده میتوان از بروز مشکلات شدیدتر جلوگیری کرد.افرادی که دارای شاخص توده بدنی زیر 12 هستند.آنهایی که اجتناب شدید نسبت به غذا خوردن دارند،تهوع بیش از حد دارند،کسانیکه بی رویه از ملین ها و الکل استفاده می کنند وکسانیکه بیماری های همراه نظیر دیابت و عفونت دارند بیشتر از دیگران در معرض خطر قرار دارند.در این افراد باید مقدار غذا و کالری دریافتی به آرامی افزایش یابد.36
بحث:
هدف از رژیم درمانی در بیمارن مبتلا به بی اشتهایی عصبی بازگشت به وزن ایده آل،بهبود علائم بالینی،بهبود حالت های روانی و تغیر در عادات غذایی بیمار است.نوتوانی تغذیه ای در بیماران مبتلا به بی اشتهایی عصب موجب بازگشت متابولیک به حالت طبیعی ،برطرف شدن افسردگی و بهبود حالات روانی می شود.افزایش وزن گیری با برطرف شدن علائم بالینی همراه است. یک رژیم درمانی خوب در فضای روانی مناسب فراهم شده از طرف خانواده و آشنایان و روانشناسان می تواند زندگی عادی و بانشاط را به این بیماران هدیه کند.در حیطه خانواده، آموزش مناسب تغذیه ای در سنین کودکی با روش های مناسب از طرف والدین به خصوص مادر باعث کاهش ابتلا به بیماری های غذا خوردن(eating disorder) از قبیل پرخوری عصبی(bulimia) و پرخوری غیر عصبی و همچنین بی اشتهایی عصبی می شود. SHAY NF وهمکارنش نشان داده اند که کمبود های تغذیه ای نیز میتوانند از عوامل بروز بی اشتهایی عصبی باشند (33)؛ پس درمان این کمبود ها در مراحل اولیه می تواند بسیار کمک کننده باشد. Lobera رژیم گرفتن بدون مشورت با متخصص را نیز مهم ترین دلیل بروز بی اشتهایی عصبی می داند گرچه نباید نقش تبلیغات در رسانه ها را نادیده گرفت(12). شاخص توده بدنی کمتر از 17.5 شیوع بسیار زیادی در جامعه دارد،و ممکن است شیوع بی اشتهایی عصبی بسیار بیشتر از آمارهای موجود باشد.نقش رژیم درمانی به عنوان قسمت جدا نشدنی از درمان این بیماری انکار ناپذیر است . آموزش صحیح رفتار های تغذیه ای از طرف خانواده مهمترین روش پیشگیری است .باید توجه داشت این بیماری در بین اکثر افراد جامعه حتی قشر تحصیل کرده ناشناخته هست .همچنین در بیماران ، درمان کمبود های تغذیه ای ، استفاده بیشتر از مکمل روی و منابع غیر مشترک روی با تریپتوفان در مراحل اولیه ، کاهش قند های ساده رژیم در مراحل اولیه وتنظیم انرژی دریافتی به طور صحیح راه را برای درمان این بیماران هموار می کند.
منابع:
1-Rosen JC, Reiter J, Orosan P (January 1995). "Assessment of body image in eating disorders with the body dysmorphic disorder examination". Behaviour Research and Therapy 33 (1): 77–84. doi:10.1016/0005-7967(94)E0030-M. PMID 7872941.
2- Cooper MJ (June 2005). "Cognitive theory in anorexia nervosa and bulimia nervosa: progress, development and future directions". Clinical Psychology Review 25 (4): 511–31. doi:10.1016/j.cpr.2005.01.003. PMID 15914267.
3- Brooks S, Prince A, Stahl D, Campell IC, Treasure J (2010). "A systematic review & meta-analysis of cognitive bias to food stimuli in people with disordered eating behaviour". Clinical Psychology 31 (1): 37. doi:10.1016/j.cpr.2010.09.006.
4- Hill R, Haslett C, Kumar S (April 2001). "Anorexia nervosa in an elderly woman". The Australian and New Zealand Journal of Psychiatry 35 (2): 246–8.
5- Takeda N, Yasuda K, Horiya T, et al. (May 1986). "[Clinical investigation on the mechanism of glucose intolerance in Cushing's syndrome]" (in Japanese). Nippon Naibunpi Gakkai Zasshi 62 (5): 631–48.
6- Treasure J, Claudino AM, Zucker N (February 2010). "Eating disorders". Lancet 375 (9714): 583–93.
7- Gowers S, Bryant-Waugh R (January 2004). "Management of child and adolescent eating disorders: the current evidence base and future directions". Journal of Child Psychology and Psychiatry, and Allied Disciplines 45 (1): 63–83.
8- Striegel-Moore RH, Schreiber GB, Pike KM, Wilfley DE, Rodin J (July 1995). "Drive for thinness in black and white preadolescent girls". The International Journal of Eating Disorders 18 (1): 59–69.
9- Attia E (February 2010). "Anorexia Nervosa: Current Status and Future Directions". Annual Review of Medicine 61 (1): 425–35.
10- Cardboard: A woman left for dead. 1st ed Local Consumption Publications (1989). Winner of the National Book Council's Award for New Writers. 2nd ed January 2010 ISBN 9781450502023
11- Sulivaan P.F ,mortality in anorexia nervosa,AJP,152 1073-1074
12- Jáuregui Lobera and P. Bolaños Ríos, Choice of diet in patients with anorexia nervosa , Nutr Hosp. 2009;24(6):682-687
13- Ana R Sepulveda*1, Jenna Whitney2, Matthew Hankins2,3 and Janet Treasure1, Development and validation of an Eating Disorders Symptom Impact Scale (EDSIS) for carers of people with eating disorders, Health and Quality of Life Outcomes, April 2008 ,1-9
35 Mayo R et al.Anorexia Nervosa Nutrition Care Plan. Best Practice Guidelines for Dietitian. 548(12):232-235
36 Winston A.P,Gowers S,Jackson A.A,Richardson K,Robinson P,Shenkin A,Williams K. Guidelines for the nutritional management of anorexia nervosa. Journal Royal College of Psychiatrists London 130(8):1-42
37 Pike KM, Walsh BT, Vitousek K, Wilson GT, Bauer J (November 2003). “Cognitive behavior therapy in the posthospitalization treatment of anorexia nervosa”. The American Journal of Psychiatry 160 (11): 2046–9.
38 Eisler I, Dare C, Hodes M, Russell G, Dodge E, Le Grange D (September 2000). “Family therapy for adolescent anorexia nervosa: the results of a controlled comparison of two family interventions”. Journal of Child Psychology and Psychiatry, and Allied Disciplines 41 (6): 727–36
39 Carei TR, Fyfe-Johnson AL, Breuner CC, Brown MA (April 2010). “Randomized controlled clinical trial of yoga in the treatment of eating disorders”. The Journal of Adolescent Health 46 (4): 346–51.
40 Z Ying-ping; Tian-Yun, Chen (Feb 2004). “Treatment of 46 cases of anorexia with Tuina plus acupuncture”. Journal Journal of Acupuncture and Tuina Science 2 (5): 26–27
41 Strober, M., Freeman, R. & Morrell, W. (1997) The long-term course of severe anorexia nervosa in adolescents: survival analysis of recovery, relapse, and outcome predictors over 10–15 years in a prospective study . International Journal of Eating Disorders, 22, 339–360.
42-Herzog, T., Zeeck, A., Hartmann, A., et al (2004) Lower targets for weekly weight gain lead to better
results in in-patient treatment of anorexia nervosa. European Eating Disorders Review, 12, 164–
168.
43- Hill K, Bucuvalas J, McClain C, Kryscio R, Martini RT, Alfaro MP, Maloney M: Pilot study of growth hormone administration during the refeeding of malnourished anorexia nervosa patients. J Child Adolesc Psychopharmacol 2000; 10:3–8
44 Kaye WH, Weltzin TE, Hsu LK, Bulik CM: An open trial of fluoxetine in patients with anorexia nervosa. J Clin Psychiatry 1991; 52:464–471 [G
45- Rossi-Fanelli F, Cangiano C. Increased availability of tryptophan inbrain as a common pathogenic mechanism for anorexia associated with different diseases. Nutrition . 1991;7(5):364–367.
46-Kutti S,oralzinc supplementation in anorexia .ACTA Psychiatr Scand Suppl .1990(361):7-14